
手術の申し込み
患者さんの手術が必要であるかどうか?またその予定日などは、各外科系診療科の担当医師により決定されます。その後、各科が麻酔科に対して麻酔の依頼を行います。この依頼には手術の内容や患者さんのさまざまな情報が含まれています。
麻酔科では、術前の患者さんの全身状態を把握し、手術中の安全を確保するため、胸部のレントゲン写真、心電図、血液検査、尿検査、呼吸機能検査を基礎的な検査として術前に行っています。多くの場合、麻酔科の術前診察日までに、これらの検査が行われることになっています。
麻酔科の術前診察
原則として、手術の二日前(手術が月曜日の場合は木曜日、火曜日の場合は金曜日)に麻酔科の術前診察がおこなわれます。移動の可能な患者さんには、外来棟1階にあります麻酔科外来まで来ていただきます。なるべく外来での待ち時間が少なくなるように努めておりますが時にお待たせすることもありますのでお許しください。
麻酔科外来では、経験のある麻酔科医が患者さんに質問し、診察させていただきます。その上で患者様の情報(胸部レントゲン写真、心電図、病歴、血液検査など)と手術の内容を照らし合わせて、
1) 麻酔が可能であるか?
2) 可能であればどの麻酔方法が適当か?
3) さらに必要な検査はないか?
4) なにか治療をくわえることでより安全な麻酔ができないか?
などを判断します。ですから、この後さらに検査が追加になったり、場合によっては手術が延期されることもあります。予定通り、麻酔可能であると判断された場合には麻酔方法や手順の説明、麻酔に伴う危険性の説明などがあります。診察医の説明に納得していただければさらに「麻酔の同意書」にご署名をいただきます。診察は約15分で終わります。


手術当日
基本的に手術前夜より、「絶飲絶食」を守っていただくようにお願いしていますが(うがいや歯磨きはかまいません)手術開始予定時間によって前後しますので、外来診察時にお話するか病棟看護師に指示を出してありますのでそれを守ってください。これは、胃酸や胃の内容物が麻酔中に逆流して肺に入り肺が溶けてしまうことがないように(誤飲性肺炎といいます)胃の中を空っぽにするためにお願いしていますので、かならずお守りください。
常用薬のある方には、どの薬を飲んでいただき、どの薬をやめていただくかは 外来診察時にお話しした上で病棟の看護師に指示を出してありますので、それを守るようにしてください。とくに糖尿病で服薬している、あるいはインシュリンの自己管理をなさっている方は、手術当日はこれらの薬剤を使用しないでください。
朝からの手術の場合、8:30に手術室に着くように歩いてまたは、移動式ベッド(ストレッチャー)にのって病棟を離れます。
手術室に着いて
金沢大学の手術室では、一日に20件前後の手術がおこなわれています。患者さんの取り違えが起きないように手術室の入り口で看護師が最初の確認を行います。病棟の看護師から手術室の看護師に患者さんの情報が伝えられます。その後、実際に手術が行われる部屋に移動していただきます。
手術室に到着すると、手術台の上に移動していただきます。各科の主治医、麻酔科医、看護師による最終確認がおこなわれ、続いて麻酔の準備に入ります。

まずこちらで担当看護師によるお名前の確認と情報の引き継ぎが行われます。

担当の看護師がお部屋までご案内いたします。
麻酔の準備
最初に心電図、血圧計、パルスオキシメ-タ-など手術中患者さんの状態を観察するための道具(モニター)がお体に着けられます。(これらは痛くありません)
その後、どちらかの腕に点滴の注射をさせていただきます。この点滴は麻酔薬を投与するために必要なものです。また、抗生剤(バイ菌を退治する薬)によるアレルギー反応が起きないかを確認させていただきます。
ここまでは、すべての麻酔方法で共通です。
全身麻酔の場合
全身麻酔では、続いてお顔の上に酸素マスクをのせて酸素を十分に吸っていただきます
麻酔科医により準備が最終確認された後、
「それでは今から眠たくなりますよ」
というお声がかけられ、点滴から静脈麻酔薬が投与されます(使用する薬剤の関係で、点滴のところに痛みを感じられる場合があります)。20秒ほどで麻酔状態となり、その後は手術終了まで全くわかりません(意識が無い状態がとなります)。患者さんが麻酔状態となった後、筋弛緩薬を投与し、さらに口から気管まで人工呼吸用の管を挿入します。手術中は、この管を通してガス状の麻酔薬吸っていただくか、点滴から静脈麻酔薬を持続的に投与することで麻酔を維持します。
手術終了後、この麻酔薬の投与を中止すると身体から麻酔ガスが抜けて目が覚めてきます。
脊髄くも膜下麻酔(脊椎麻酔)の場合
脊髄は、くも膜という袋の中の脳脊髄液に浮かんだ状態になっています。この脳脊髄液の中に麻酔薬をいれて直接脊髄を麻酔する方法を脊髄くも膜下麻酔(下半身麻酔)といいます。この方法では、下半身がすべて麻酔され、約2~3時間効いています。その間に手術します。手術台の上で左側を下にして横になっていただきます。つづいておへそをのぞき込むようにして、できるだけ背中を丸くしてください。(そうすると背骨の間が開き硬膜外針が入りやすくなります)最初に消毒し、次に清潔なビニールのシートをかけます。つづいて細い針で背中の皮膚に局所麻酔をします。脊髄くも膜下麻酔用の針は非常に細い針ですが動かれると危険(神経を損傷するかもしれません)ですので、針を刺している間は動かないようにしてください。痛いときは遠慮せずにおっしゃってください)。針から脳脊髄液が逆流してきて、針先がよい場所にあることが確認されたら、局所麻酔薬を注射します。5分ほどで足先の方からだんだんしびれてきます。麻酔範囲を確認した後、手術の準備へと移ります。手術中、眠っていたい方は麻酔科医にお伝えください。点滴から精神安定剤を注射して、眠っていただきます。
腋窩神経ブロックの場合
腋窩神経ブロックは、わきの下から注射して手先に向かっている神経の束に麻酔薬を作用させる方法です。ですから、手術するほうの手のわきの下を刺して、局所麻酔薬を注射します。ちょうどよい場所を探す方法には3つあります。
1.エコー(超音波)画像を見ながら神経を探す方法
2.動脈を目印に刺す方法
3.電気刺激装置で神経を探す方法(痛くはないのですが勝手に手が動いて少々ビックリします)
神経を探り当てたら、局所麻酔薬を注射します。手先が急に熱くなるようなこと、ちょっと意識が遠のくような感じ、耳鳴、妙な味が口の中に広がるような症状がでましたらすぐに麻酔科医にお知らせください。薬を注射してから約20分ほどで十分な麻酔に達します。麻酔範囲を確認した後、手術の準備へと移ります。万が一、麻酔が不十分なときは、手術するところに直接局所麻酔薬を注射するかあるいは全身麻酔に移行します。手術中眠っていたい方は麻酔科医にお伝えください。点滴から精神安定剤を注射して、眠っていただきます。
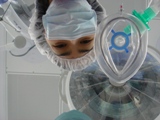
皆さんの頭側に立っているのが麻酔科医です。
この数十秒後には皆さんは深い眠りの世界に引き込まれていきます。
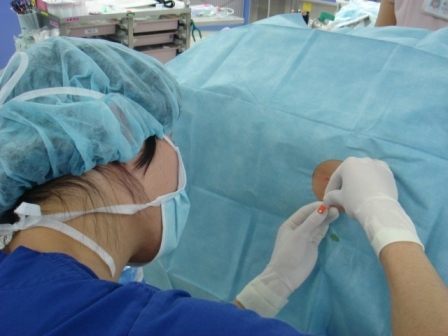
背中の注射なので怖いと感じるかと思いますが、痛み止めをしっかり使用し、ひとつひとつ説明しながら行います。
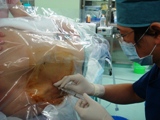
脊髄くも膜下麻酔と似ていますが、術後に痛み止めの薬を流すための非常に細いチューブが背中に入ります。
手術中の麻酔科医の仕事
そもそも麻酔科医って何してるの?眠る薬を注射して患者さんを眠らせたらお仕事終了?
そのようなことはありません!!
皆さんが眠りに落ちた後、我々の仕事が始まるのです!!
全身麻酔をかけることにより、呼吸が止まり、心臓の鼓動は弱くなり、血圧が下がります。
普段我々が意識することなく行われている生命維持活動は、麻酔により極めて強く抑制されます。
時には、わざと心臓の鼓動を止めてしまうことすらあります。
すなわち、麻酔により人間の身体は一時的に死に近づいていくのです。
また、手術により身体に与えられた傷や侵襲は、当然痛みを伴うものです。これらの痛みやストレスから皆さんの身体を守るため、麻酔科医は色々な方法で鎮痛をおこないます。
手術室に入ってから、麻酔がかかり、手術が無事終了し、麻酔から覚醒し、無事病棟に帰るまでの旅路、、、ときに予期せぬ障害(大量出血、心筋梗塞、アナフィラキシーショックetc)が起こるかもしれません。
そんな時でも、皆さんのお身体の安全を確保し、痛みやストレスから身体を守る。
それが我々麻酔科医の仕事です 。(手術室のコンシェルジュ的存在だと私は思っています。)
そのため私たちは、たくさんのモニタを駆使しながら皆さんのお身体を監視しています。
飛行機のパイロットが様々な計器を見て、安全を確認しながら目的地へと航行するのとよく似ています。
主に使われるものに以下のようなものがあります。
術中のモニタリング
- 心電図 … 心拍数を測ります。不整脈や狭心症、心筋梗塞の発生をみはります。
- 血圧計 … 血圧を測り、全身に十分血液が巡っているかどうかを判断します。
- パルスオキシメーター … 血液中の酸素化の割合をみはります。
- 呼気炭酸ガスモニター … 十分に呼吸しているかどうかをみはります。
- 体温計 … 体温を維持するために使います。
- 尿量測定 … 腎臓の機能がわかります。
- 中心静脈圧 … 身体内の血液、水分量を推定します。
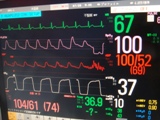
これらが主なモニターですが必要に応じてさらにいろいろなモニターを使って、患者さんの状態を見張ります。
そして、さまざまな薬剤や器具を使って患者さんの麻酔を維持し、同時に身体の安全を保ちます。麻酔薬、鎮痛薬を使って患者さんが痛み、恐怖を感じないようにしますし、筋弛緩薬を使って手術をやりやすくします。(そのかわり、患者様自身で呼吸ができなくなるので人工呼吸が必要です)さらに血圧、心拍数、尿量などを保つためにも点滴や薬剤を使用します。

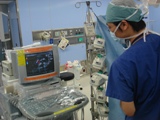
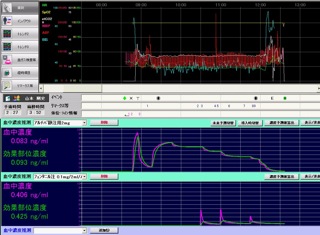
手術終了直後
全身麻酔の場合は手術終了後、麻酔薬や筋弛緩薬の効果がなくなると麻酔から覚めてきます(覚醒)。患者さんご自身で十分な呼吸ができると確認された後、人工呼吸用の管を口から抜きます。その後も患者さんの呼吸や血圧、心拍数が安定するまで、手術室内にいていただきます。患者さんの安全が確認された後、麻酔科医が手術室から病室への移動を指示し、移動ベッドにて病棟のほうに移動していただきます。
病棟に帰ってから
手術終了後の全身の管理は、各科にておこなわれます。担当した麻酔科医が手術当日、翌日、さらにもう一日御様子を伺いに病室を訪問します。不都合な点やお気づきの点などなんなりとおっしゃってください。
